
Quale ruolo delle superfici antidecubito nel wound care?
Quando si parla di attuare attività di prevenzione per evitare l’insorgenza delle lesioni da pressione, così come le linee guida internazionali impongono, molte volte non ci soffermiamo a definire le superfici antidecubito esistenti, le loro funzioni ed il loro corretto utilizzo nell’ambito assistenziale di riferimento.
In questo modo ci ritroviamo a dover rilevare spiacevoli sorprese che ci espongono al rischio di ricevere una denuncia. Nella pratica quotidiana a seconda della struttura in cui si lavora, a seconda della zona geografica e a seconda della formazione universitaria ricevuta notiamo un differente approccio in tema di prevenzione e trattamento delle Lesioni da parte degli Operatori Sanitari, che può sfociare in risultati poco soddisfacenti.
Per ovviare a ciò e per essere allineati alle Legge Gelli Bianco n. 24 dell’8/3/2017 si suggerisce sempre di agire basandosi su percorsi assistenziali comprovati e validati ed in particolare di far riferimento alle Linee guida pubblicate sul PNLG (Piano nazionale Linee Guida).
Uno degli indicatori di V.Q. americani (Verifica e Qualità) prevede che nei prossimi anni si realizzeranno le seguenti condizione:
• Il 2% della popolazione dei paesi industrializzati sarà affetto da L.D.P. a causa dell’aumento della sindrome ipocinetica.
• Gli ultrasessantenni affetti da L.D.P. avranno una mortalità per complicanze infettive collegate alle alle stesse del 38%.
In Svezia (1996) un infermiere domiciliare dedica al trattamento delle L.D.P. il 25% del suo tempo lavorativo. L’ 11% dei ricoverati è affetto da L.D.P. che sviluppa in ambiente domiciliare, con costo aggiuntivo per paziente è di circa 3,500€.
In Francia (1998) invece, si ha un costo di prevenzione che si aggira ai 200.000€ annuali (quasi uguale agli U.S.A.).
In Italia il fenomeno non è ben definito perché l’ultima indagine condotta a livello nazionale nell’ambito di un progetto europeo, risale al 2004 rilevando un tasso di prevalenza pari al 10,8% mentre nel 90,6% dei casi non erano state prese misure preventive.
La Lesione da Pressione è una lesione tessutale, con evoluzione necrotica, che interessa la cute, il derma e gli strati sottocutanei, fino ad interessare nei casi più gravi le fasce muscolari e le strutture ossee.
Essa è la conseguenza diretta di un’elevata e\o prolungata compressione a livello delle prominenze ossee a cui si associano le forze di taglio e di stiramento che causano uno stress meccanico ai tessuti, con conseguente strozzamento (e quindi chiusura) dei distretti venosi ed arteriosi.
Tutte le Linee Guida ed i documenti di posizionamento in tema di Lesioni riportano l’utilizzo di superfici specifiche per evitare l’insorgenza delle LDP.
Per superficie antidecubito intendiamo un dispositivo medico progettato per la redistribuzione delle pressioni in grado di gestire i carichi tissutali, gestire le forze di frizione e di scivolamento e capace di migliorare il microclima.
La sua funzione principale si esplica in “prevenzione” ma si è visto che l’utilizzo di tali sistemi, se di ultima generazione, migliorano i processi di guarigione di lesioni già esistenti favorendo la granulazione e svolgendo anche un’attività terapeutica sul dolore.
I presidi antidecubito presenti sul mercato sono numerosi e differenti per dimensioni, forme e materiali pertanto necessita fare una giusta informazione per individuare la superficie più idonea che possa migliorare l’appropriatezza prescrittiva nel rispetto delle necessità del paziente oltre al confort dell’operatore.
Le lesioni da pressione si sviluppano per una concomitanza di fattori estrinseci ed intrinseci. Lo strumento più utilizzato per la valutazione dei fattori di rischio di compromissione dell’integrità cutanea trova nella scala di Braden un buon alleato. Il modello concettuale posto da Braden nel 1987 pone l’accento sull’importanza di tenere sotto controllo l’aumento della pressione conseguente alla riduzione della mobilità e dell’attività, la diminuzione della tolleranza dei tessuti a causa delle forze di frizione di taglio, all’aumento dell’umidità oltre all’alterazione dello stato nutrizionale e dello stato di coscienza.
La pressione che si sviluppa in una data area è influenzata essenzialmente dalla superficie su cui ci si poggia. In particolare, per una data unità di superficie, maggiore è la superficie di appoggio e minore è la pressione che si sviluppa su quell’area e viceversa, minore è la superficie di appoggio e maggiore è la pressione che si sviluppa su quell’area. Per intenderci, un paziente in posizione supina ha una superficie di appoggio più estesa e redistribuisce tutto il suo volume a differenza di un paziente che si posiziona seduto e che avrà una base di appoggio diminuita oltre a far intervenire le forze di taglio e di frizione.
Le proprietà caratteristiche da prendere in considerazione per valutare le superfici antidecubito sono:
• Immersione o grado di affondamento che evidenzia la capacità di immergere la persona nella sua struttura permettendo alla pressione di redistribuirsi sulla superficie circostante piuttosto che concentrarsi a livello osseo
• Avvolgimento o capacità di conformarsi alla irregolarità del soggetto senza realizzare un incremento di pressioni a livello osseo
• Bottoming out o fenomeno di affondamento eccessivo che mette il paziente nelle condizioni di toccare il fondo del materasso.
Rispetto ai materassi tradizionali, le superfici antidecubito sono progettate appositamente per redistribuire le pressioni attraverso l’adattamento della superficie all’anatomia del corpo umano, in modo che la stessa sia la più ampia possibile. Tali condizioni vengono meno nel momento in cui non c’è proporzione tra il peso del paziente ed il volume occupato (pz. Amputato o pz. Con marcata obesità addominale e quando il peso del paziente eccede la portata terapeutica della superficie), anche quando il paziente assume la posizione semiseduta (questa evenienza non accade nelle superfici completamente automatiche) ed infine quando la superficie risulta essere sgonfia per errata regolazione. (Cella unica a salsicciotto).
Quindi è importante evidenziare i materiali con cui è fabbricato il dispositivo e le sue caratteristiche tecniche che ne sottolineano la capacità di assecondare le curvature fisiologiche del corpo che si stende sul supporto.
Fermo restando l’osservazione di tutti gli altri parametri essenziali per il contesto assistenziale il mondo dei Device ha immesso in commercio una serie di nuovi dispositivi antidecubito a bassa pressione completamente automatici in grado di indicare in tempo reale le pressioni di lavoro del materasso stesso. Tali superfici non sono rientrate nell’aggiornamento della Consensus sulle superfici antidecubito dell’AISLeC (2011) in quanto sono brevetti successivi al 2012. Inoltre gli studi reperiti per la revisione della consensus erano pochi ed ancora contrastanti tanto da avere una bassa forza di evidenza che implicava un protocollo di azione in cui era inserita la mobilizzazione manuale del paziente almeno ogni 4/6 ore.
Le superfici antidecubito si dividono in Superfici Statiche e Superfici Dinamiche. Le superfici Dinamiche a loro volta si distinguono in superfici a Bassa pressione (alternata o continua) e a Cessione d’aria (bassa cessione, alta cessione).
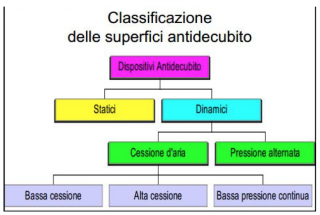
Tra le superfici statiche più conosciute troviamo i Materassi in poliuretano ed i materassi Termosensibili (registrati come dispositivi medici) anche denominati in viscoelastico per differenziarsi dai materassi standard. Sono dotati di cover traspirante, permeabili ai vapori e impermeabili all’acqua. Si tratta di superfici in grado di redistribuire le pressioni su una superficie più ampia in base alla densità del materiale utilizzato per la sua costruzione, all’effetto memoria, allo spessore e al grado di modellamento al corpo determinata dalla temperatura o dal carico dello stesso.
Una buona alternativa sono le superfici statiche ad aria statica. Prodotti molto semplici nell’uso che richiedono poca manutenzione. Affinchè si possa avere una buona riduzione della pressione, la pressione di gonfiaggio andrebbe controllata ogni giorno con apposito manometro in mmHg. Alcune superfici devono essere regolate anche in base al peso del paziente, mentre altre sono dotate di valvola precalibrata che riesce a dosare la corretta quantità di aria sufficiente a supportare la redistribuzione di un peso fino a 100 Kg. ed oltre.
Una riflessione che possiamo fare sulle superfici statiche è inerente all’inserimento nel nomenclatore di superfici in fibra cava siliconata. Secondo le Linee Guida della Regione Toscana: Ulcere da pressione: prevenzione e trattamento, che sono state recepite dal PNLG (Piano Nazionale Linee Guida) e quindi devono essere riferimento di condotta ai fini della Legge Gelli Bianco n. 24 dell’8/3/2017, di tali superfici si scrive: … “I materassi ad acqua e a fibre cave non possono essere raccomandati nella prevenzione delle ulcere da pressione (Groen 1999)…” (cito testualmente). Sorge spontaneo chiedersi come mai sono state inserite anche nel nuovo nomenclatore se è dimostrata la loro inefficacia nello scarico delle pressioni.
Le superfici dinamiche sono composte da due parti:
• Materasso
• Compressore
Ognuno con le proprie caratteristiche tecniche.
Il compressore insufla aria all’interno del materasso che può essere composto da un differente numero di celle a seconda della funzione dello stesso. Le celle riempite di aria si gonfiano e sgonfiano in maniera alternata (fluttuazione) secondo un ciclo temporale che rispecchia il fisiologico cambio di posizione di persone non compromesse neurologicamente. Ciclo che all’incirca si avvicina agli 11 minuti. L’alternanza delle celle di solito avviene secondo cicli completi di 10 minuti con gonfiaggio e sgonfiaggio alternato ogni 5 minuti. In questo modo viene garantito lo scarico o la riduzione delle pressioni di interfaccia.
Le superfici sono anche differenziate per fasce di rischio, quindi Basso, Medio, Alto e Altissimo rischio, così come individuato dalla già citata scala di Braden.
Le caratteristiche che le differenziano sono:
• Altezza delle celle da 12 a 21 cm.
• Forma delle celle cella unica o doppia (ad Otto)
• Numero di celle da 15 a 20
• Grandezza delle celle in cm.
• Differente portata in Kg.
• Differenziazione delle pressioni nelle varie porzioni del materasso.
Differente distribuzione delle pressioni d’aria tra celle di testa (sempre le prime 3), celle che sostengono il tronco, celle che sostengono le gambe, zone differenziata o dedicata per i talloni.
I compressori e le parti meccaniche necessitano di manutenzione in quanto sono sottoposte ad usura, a meno che non siano governati da parti elettroniche che invece necessitano di taratura. Come tutte le macchine, effettuare la manutenzione ordinaria delle parti meccaniche ci garantisce la corretta insuflazione di aria ed il mantenimento degli standard di lavoro della superficie alle giuste pressioni. Queste superfici lavorano tutte al di sotto dei 32 mmHg che è il riferimento minimo della POC (Pressione di occlusione capillare).
L’avanzamento tecnologico di tali superfici è caratterizzato dalla possibilità di far lavorare il materasso a bassa pressione alternata o costante. Cioè ad una pressione che è sempre al di sotto dei 32 mmHg, in alcuni MAD la pressione di interfaccia è anche pari a 0 mmHg. Infatti all’interno dello stesso sono posizionati dei sensori in grado di rilevare il peso e la postura del paziente e di conseguenza in autonomia riprogrammano le pressioni nelle varie porzioni differenziate della superficie. Hanno compressori compatti, poco rumorosi ed anche dotati di funzione start and stop che permettono un notevole risparmio di energia elettrica.
Le superfici dinamiche a cessione d’aria sono composte da materiali sintetici con un elevato coefficiente di permeabilità, ciò consente ad una quantità di aria ben precisa di fuoriuscire dalla cover della superficie di supporto. L’aria ha la funzione di mantenere la cute del paziente asciutta contrastando gli effetti della sudorazione, dell’incontinenza e della produzione di essudato da ferite o lesioni già in atto. Purtroppo hanno compressori rumorosi e sempre in attività, infatti un’interruzione della corrente elettrica porterebbe all’immediato sgonfiaggio della superfice, a differenza delle superfici dinamiche che sono in grado di rimanere gonfie per diverse ore e che sfruttano tale principio per poter effettuare la “funzione Transfer”.
Alla luce di quanto sopra esposto nasce spontanea la riflessione su quanto disponibile in commercio e sullo spropositato uso di sovramaterassi a piccole celle presenti sul mercato e prescrivibili in base al nomenclatore ancora in uso. Le linee guida Epuap/Npuap sulla prevenzione delle Lesioni da Pressione, sconsigliano l’uso di tali superfici in quanto le celle di ridotte dimensione non riescono ad evitare l’effetto bottom out. In tali superfici l’alternanza delle celle si sviluppa in verticale, mentre le superfici a celle intere sviluppano un’alternanza di tipo orizzontale.
Quest’ultima favorisce ed agevola il flusso sanguigno. Il pericolo più tangibile è l’assenza di allarmi e l’assenza di prove elettriche certificate di cui invece sono dotate le superfici a bassa pressione o a cessione d’aria. Si tratta di allarmi di Bassa pressione (il paziente affonda troppo nella superficie) Alta pressione (pericolo di scoppio della superficie o indurimento eccessivo) e manutenzione compressore.
Concludo scrivendo che in commercio esistono diverse superfici che non rispecchiano i criteri di selezione descritti per la scelta dell’idonea superficie antidecubito ma che hanno prodotto negli anni numerosi studi a dimostrazione pratica della loro efficacia, mentre altre superfici che rispecchiano in pieno le caratteristiche di scelta, con tanto di letterature scientifica a supporto ma che creano comunque lesioni e pertanto dannose per la salute del paziente. Poiché ritengo che sia fondamentale la prevenzione primaria, sarebbe auspicabile che vengano rivalutati tali presidi nelle modalità più corrette in quanto il loro uso sostituisce l’intervento manuale dell’operatore sanitario nel riposizionamento del paziente per lo scarico delle pressioni. Inoltre va sempre considerato che una idonea superficie antidecubito evita l’uso di medicazioni in prevenzione o di ausili di scarico che hanno comunque scarsa efficacia o che agiscono solo localmente ma che incidono sui costi di gestione del paziente.
Articolo realizzato grazie alla preziosa collaborazione della
dottoressa Alessandra Vernacchia
Infermiere Legale e Forense specialista in Wound Care
Bibliografia:
(Nursing Research 1987, jul-ago; 36 (4) : 205-10)
Agenzia Regionale della Sanità Regione Friuli Venezia Giulia. (2006) Superfici antidecubito: caratteristiche e criteri di scelta per l’utilizzo e l’acquisizione. www.sanita.fvg.it/ars/specializza/progetti/allegati/LG%20superfici%20antidecubito.pdf
National Pressure Ulcer Advisory Panel (NPUAP). NPUAP support surface standards initiative: terms and definitions related to support surfaces (2007). (http://www.npuap.org/NPUAP_S3I_TD.pdf).
Per approfondimenti, si rimanda al dossier “Prevenzioni delle lesioni da decubito”, Quesiti Clinico-Assistenziali – anno 3, n.1, gennaio 2011.(http://fad.saepe.it/approfondimenti/NF11_lesioni_prevenzione_def.0.pdf)
Gefen A. How much time does it take to get a pressure ulcer? integrated evidence from human, animal, and in vitro studies. Ost Wound Manag 2008;54:30-5
European Pressure Ulcer Advisory Panel and National Pressure Ulcer Advisory Panel. Prevention and treatment of pressure ulcers: quick reference guide. Washington DC: National Pressure Ulcer Advisory Panel; 2009
www.salute.gov.it/imgs/C_17_pagineAree_1312_listaFile_itemName_1_file.pd
SNLG Regioni 3 – Ulcere da pressione: prevenzione e trattamento – Linee guida Regione Toscana
Superfici antidecubito: caratteristiche e criteri di scelta per l’utilizzo e l’acquisizione. AGENZIA REGIONALE DELLA SANITÀ – PROGRAMMA DI PREVENZIONE E TRATTAMENTO DELLE LESIONI DA DECUBITO. Febbraio 2006 e lesioni da pressione reg. Lombardia di O. Forma e A. Bellingeri;
Prevenzione e Trattamento delle lesioni da decubito –LINEE GUIDA INTEGRALI dell’ A.H.C.P.R.-versione italiana di A. Calosso e E. Zanetti;
Corso sulle L.d.D. 2001 Gruppo Geriatrico Genovese;
Le medicazioni avanzate di M. Romanelli
Bours G.J.J.W., De Laat E., Halfens R.J.G., Lubbers M., “Prevalence, risk factors and prevention of pressure ulcers in Dutch intensive care units”, Intensive Care Medicine, 27: 1599- 1605, 2001




